Chirurgia dei surreni
Tipi di intervento
I possibili interventi chirurgici sulla ghiandola surrenale comprendono:
- surrenectomia unilaterale = asportazione di tutta la ghiandola surrenale di un lato; è l’intervento più diffusamente eseguito;
- surrenectomia parziale = asportazione esclusivamente di una parte della ghiandola surrenale, in genere un nodulo corticale o una neoplasia della midollare; viene proposto solo in casi accuratamente selezionati e deve essere eseguito da operatori altamente esperti, perché espone a un maggiore rischio di recidive locali e reinterventi;
- surrenectomia bilaterale = asportazione di entrambe le ghiandole surrenali, sia a destra sia a sinistra; l’assenza di tutti i due surreni causa un’insufficienza corticosurrenalica e deve essere trattata con un’attenta terapia ormonale sostitutiva;
- surrenectomia allargata = asportazione di una ghiandola surrenale e di altri organi e strutture vicine, coinvolte dalla patologia.
Gli interventi chirurgici sulla ghiandola surrenale possono essere condotti con approccio open (con il tradizionale taglio a livello addominale) o con approccio videoassistito (con piccoli taglietti attraverso i quali vengono inseriti nell’addome una telecamera e gli strumenti chirurgici necessari).
La SURRENECTOMIA OPEN si avvale prevalentemente di una via di accesso sottocostale anteriore o di una via di accesso lombotomica posteriore; meno comune la via di accesso laparotomica mediana.
La SURRENECTOMIA VIDEOASSISTITA può essere condotta per via laparoscopica transperitoneale o per via retroperitoneoscopica.
La prima richiede che il paziente sia disposto in decubito laterale, appoggiato sul fianco opposto alla lesione, con il lato interessato verso l’alto: per asportare la ghiandola surrenale destra ci si avvale di quattro taglietti, mentre per la surrenectomia sinistra sono sufficienti tre accessi.
L’approccio retroperitoneoscopico richiede che il paziente sia posizionato prono, con anche e ginocchia flesse a 90° e gli arti superiori estesi sopra la testa, in modo che l’addome penda anteriormente. Esso si avvale di tre taglietti e presenta notevoli vantaggi: consente di asportare il surrene senza penetrare la cavità addominale e mobilizzare gli organi intraperitoneali; permette di intervenire in maniera videoassistita in pazienti con pregresse chirurgie addominali, evitando le aderenze anteriori; e offre la possibilità di eseguire surrenectomie bilaterali senza dover riposizionare il paziente.
Laddove possibile e indicato, si esegue sempre una surrenectomia con approccio videoassistito, in quanto risulta meno traumatica per il paziente, permette un più rapido recupero postoperatorio con minore dolore e minore degenza e dà esito a risultati estetici significativamente migliori. Tutti gli interventi videoassistiti, tuttavia, presentano il rischio di dover essere convertiti all’apporcico open, qualora insorgessero complicanze o non fosse più sicuro procedere in laparoscopia.
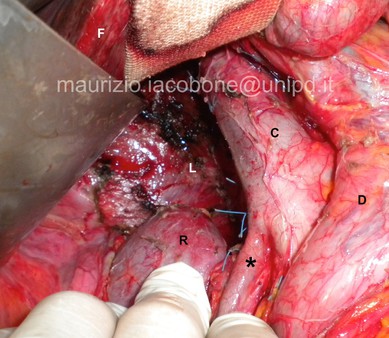
Per asportare la ghiandola surrenale destra (surrenectomia destra) è necessario:
- mobilizzare e spostare il lobo epatico destro e la flessura epatica del colon trasverso;
- isolare la vena cava inferiore con cautela lungo il suo margine;
- individuare la vena surrenalica, che viene legata e sezionata;
- svuotare la loggia surrenalica, asportando completamente la ghiandola e il tessuto perisurrenalico.
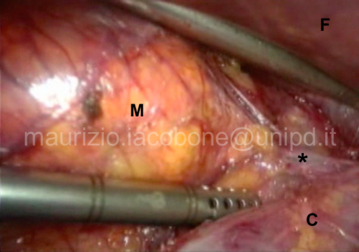
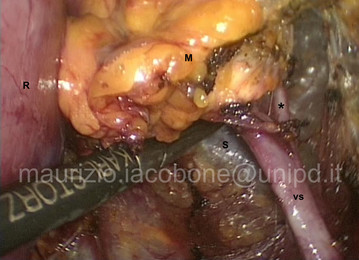
Per asportare la ghiandola surrenale sinistra (surrenectomia sinistra) è necessario:
- abbassare la flessura splenica del colon e mobilizzare medialmente la milza en bloc con la coda del pancreas e lo stomaco;
- individuare la vena surrenalica sinistra, che è legata e sezionata alla confluenza con la vena renale sinistra;
- svuotare la loggia surrenalica, asportando completamente la ghiandola e il tessuto perisurrenalico.
Possibili complicanze
Le possibili complicanze dell’intervento di surrenectomia sono rare e includono:
- EMORRAGIA = perdita di sangue, che in alcuni casi può richiedere una trasfusione; al momento del ricovero si esegue un prelievo ematico al paziente per determinare il gruppo sanguigno e si richiedono due sacche si sangue a disposizione per eventuali trasfusioni; emorragie maggiori possono verificarsi soprattutto in corso di surrenectomia destra, poiché si lavora a stretto contatto con la vena cava inferiore, la maggiore vena del corpo umano.
- LESIONE DELLE STRUTTURE VICINE = possono essere lesi in corso di intervento il rene, il colon, il fegato, la milza o il pancreas.
- TROMBOSI VENOSA PROFONDA, EMBOLIA POLMONARE = nelle vene, soprattutto a livello degli arti inferiori, possono formarsi dei trombi, dai quali si possono staccare degli emboli, che, seguendo la circolazione del sangue, raggiungono i polmoni e causano un’embolia polmonare; per prevenire la trombosi venosa profonda e l’embolia polmonare si instaura una terapia profilattica a base di eparina dal giorno prima dell’intervento a circa un mese dopo; inoltre nei primi giorni dopo l’operazione si forniscono al paziente apposite calze contenitive.
- PNEUMOTORACE = accumulo di aria tra i due foglietti della pleura; si può verificare soprattutto in seguito a surrenectomia laparoscopica; per questo motivo subito dopo l’intervento si sottopone il paziente a una radiografia del torace; piccoli pneumotoraci possono essere trattati con la semplice osservazione, mentre pneumotoraci più importanti possono richiedere il posizionamento di un drenaggio toracico.
INSUFFICIENZA CORTICOSURRENALICA (MORBO DI ADDISON)
Anche se il morbo di Addison non rientra concettualmente tra le complicanze dell'intervento, è bene ricordare che la corticale surrenalica è un organo indispensabile per la vita, per cui la sua totale assenza o mancata funzione (insufficienza corticosurrenalica o morbo di Addison) deve essere trattata con un’apposita terapia ormonale sostitutiva.
Il paziente sviluppa un’insufficienza corticosurrenalica:
- sempre in caso di surrenectomia bilaterale, poichè vengono asportate entrambe le ghiandole surrenali;
- occasionalmente in caso di surrenectomia monolaterale, in genere quando si asporta una ghiandola ipersecernente cortisolo, poichè il surrene controlaterale è inibito dagli alti livelli di cortisolo in circolo e necessita di qualche tempo per recuperare la sua normale funzionalità.
I sintomi e i segni caratteristici del morbo di Addison includono: astenia e debolezza muscolare (inizialmente sporadiche, spesso legate a un evento stressante; successivamente diventano costanti fino a costringere il paziente all’allettamento), iperpigmentazione di cute e mucose (la pelle assume una tonalità bronzea, evidente soprattutto a livello di gomiti, palmi delle mani e nocche; talora la cute è secca e pruriginosa; sulle mucose possono comparire macchie bluastre), anoressia (perdita di appetito), calo ponderale, nausea, vomito, dolore addominale (in genere vago e mal definito, altre volte intenso e violento), ipotensione arteriosa (pressione bassa, con conseguenti vertigini e sincopi), fame di sale, irritabilità, diminuzione del desiderio sessuale, rarefazione della peluria ascellare e pubica (nel sesso femminile, a causa della perdita degli androgeni surrenalici), iponatremia (bassi livelli di sodio nel sangue), iperkalemia (alti livelli di potassio nel sangue), ipoglicemia, lieve anemia, linfocitosi (aumento dei linfociti nel sangue) ed eosinofilia (aumento degli eosinofili nel sangue).
La terapia dell’insufficienza corticosurrenalica prevede la somministrazione di due farmaci, uno per sostituire il cortisolo e uno per supplire l’aldosterone. Il dosaggio della terapia deve essere modulato sulla base delle necessità di ciascun paziente, in particolare è necessario incrementare l’assunzione in caso di situazioni di stress (infezioni, interventi chirurgici, trauma). Il paziente con insufficienza corticosurrenale deve essere seguito da uno specialista endocrinologo.
Consenso informato
Potete scaricare qui sotto una copia pdf del consenso informato della SIC (Società Italiana di Chirurgia) per l'intervento di surrenectomia, con elencate tutte le complicanze associate all'intervento. Chiediamo a tutti i pazienti di leggere e firmare una copia di tale consenso prima dell'intervento chirurgico.
ConsensoSurrene.pdf
Documento Adobe Acrobat [105.2 KB]