Chirurgia delle paratiroidi
Tipi di intervento
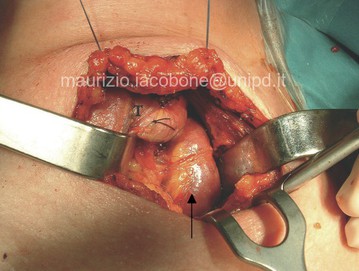
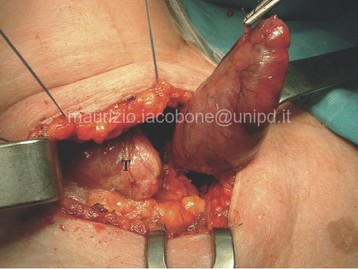
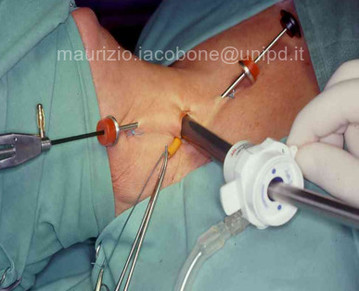
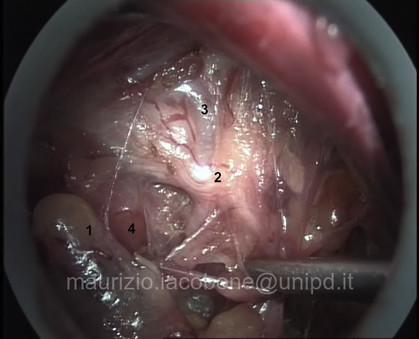
L'accesso chirurgico alle paratiroidi in sede tipica può essere cervicotomico o cervicoscopico; solo in rari casi di ectopia mediastinica, in sedi non raggiungibili per via cervicotomica/scopica, si ricorre ad accessi toracoscopici o sternotomici.
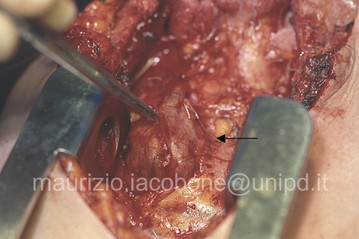
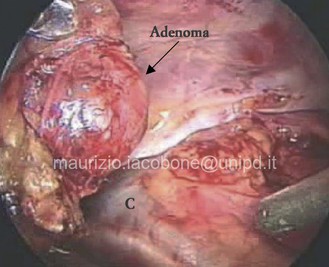
- PARATIROIDECTOMIA SEMPLICE = asportazione di una paratiroide patologica; è indicata nei pazienti con IPT1 da adenoma ben localizzato alle indagini preoperatorie di sede;
- ESPLORAZIONE CERVICALE BILATERALE CON PARATIROIDECTOMIA = esplorazione completa della regione antero-inferiore del collo per identificare le caratteristiche macroscopiche di tutte le paratiroidi, al fine di identificare e asportare la ghiandola (o le ghiandole) sede di patologia; è indicata nei casi di IPT1 non localizzati con sicurezza alle indagini preoperatorie;
- PARATIROIDECTOMIA SUBTOTALE = asportazione di tre paratiroidi più 3/4 della quarta paratiroide; può essere associata a timectomia transcervicale (asportazione del timo attraverso il medesimo accesso cervicotomico); è indicata per IPT1 sostenuto da iperplasia multighiandolare, IPT2 e IPT3;
- PARATIROIDECTOMIA TOTALE CON AUTOTRAPIANTO = asportazione di tutte le paratiroidi (ed eventualmente del timo), seguita dall'innesto di frammenti ghiandolari del diametro di 1-2 mm in un muscolo dell'avambraccio non dominante (avambraccio sinistro per i destrimani, avambraccio destro per i mancini); è indicata per IPT1 sostenuto da iperplasia multighiandolare, IPT2 e IPT3;
- PARATIROIDECTOMIA OMOLATERALE CON EMITIROIDECTOMIA = asportazione di entrambe le paratiroidi del medesimo lato en bloc con il lobo tiroideo omolaterale; è indicata per carcinomi paratiroidei; può essere associata a linfoadenectomia delle stazioni linfonodali macroscopicamente interessate da diffusione metastatica.
Accesso cervicotomico
Accesso cervicoscopico
Accesso toracico
Dosaggio intraoperatorio del PTH
Una rivoluzione nella chirurgia dei pazienti affetti da IPT è stata la possibilità di dosare il PTH in sala operatoria, nel corso dell'intervento chirurgico ed in maniera ultrarapida.
Il vantaggio principale del dosaggio rapido intraoperatorio del PTH è rappresentato dalla capacità di predire con accuratezza se l'asportazione chirurgica praticata è stata completa, escludendo la eventualità di una persistenza di tessuto paratiroideo patologico iperfunzionante. Tale dato fornisce al chirurgo informazioni "funzionali" non solo su ciò che è stato asportato, ma soprattutto su ciò che invece non è stato eventualmente ancora asportato, suggerendo in tempo reale variazioni nella tattica chirurgica. Questo elemento è di fondamentale importanza, soprattutto perché la gran parte degli insuccessi della chirurgia dell'IPT sono dovuti proprio ad asportazioni incomplete, inadeguate o insufficienti con conseguente IPT persistente e/o recidivo. È questa una evenienza rara (meno del 5%) nelle casistiche dei centri di riferimento, ma supera il 30% se l'intervento è stato eseguito in centri privi di esperienza specifica.
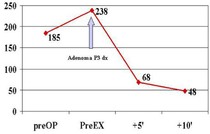
Andamento dei valori di PTH in corso di paratiroidectomia: dosaggio preoperatorio (preOP); dosaggio prima dell'asportazione della paratiroide patologica (PreEX); dosaggio dopo 5 minuti dall'exeresi della paratiroide patologica (+5'); dosaggio dopo 10 minuti dall'exeresi della paratiroide patologica (+10'). Il PTH ha subito una riduzione superiore al 50%, per cui è inverosimile sia rimasto del tessuto paratiroideo al momento iperfunzionante.
Possibili complicanze
Le possibili complicanze dopo intervento di paratiroidectomia sono rare, riscontrandosi in una percentuale inferiore al 5%.
- EMORRAGIA = la regione paratiroidea, come già illustrato a proposito della chirurgia della tiroide, è riccamente vascolarizzata: in corso di intervento, si pratica un'attenta emostasi. Emorragie postoperatorie si verificano in meno dell'1% dei pazienti, di solito nelle prime 24 ore dopo l'intervento, quando il paziente è ancora ricoverato e, dunque, in un ambiente monitorato e protetto: i sanguinamenti lievi si trattano conservativamente, mentre i sanguinamenti più importanti richiedono una revisione chirurgica della ferita, non tanto per la quantità di sangue persa (che di fatto è contenuta), quanto piuttosto perchè il collo è uno spazio piccolo e anche modeste quantità di sangue possono dare luogo a disturbi da compressione sulle vie aeree.
- LESIONE DEL NERVO RICORRENTE = durante l'intervento si pone molta attenzione a identificare, dissecare e preservare i nervi ricorrenti; sezioni nette accidentali del nervo ricorrente sono eventi estremamente rari se l'intervento è eseguito da operatori esperti e specializzati; tuttavia, anche banali manovre di stiramento (talora inevitabili in spazi ristretti come il collo) posso traumatizzare indirettamente il nervo ricorrente, determinando una sua ipofunzione postoperatoria. In tal caso (meno dell'1% dei pazienti), la voce dopo l'intervento si abbassa (disfonia), con difficoltà a raggiungere i toni acuti e facile affaticabilità vocale: in genere, il problema tende a risolversi spontanemante nell'arco di qualche settimana; qualora non rientrasse a norma, dopo 1-2 mesi è possibile intraprendere la riabilitazione logopedica, con la quale la quasi totalità dei pazienti recupera appieno la funzionalità vocale.
- IPOPARATIROIDISMO = è causato, in corso di esplorazione cervicale bilaterale, dal danno iatrogeno a carico delle paratiroidi normali, dopo asportazione di un adenoma; è virtualmente assente in caso di esplorazione unilaterale; può essere transitorio o permanente (durata maggiore a 6 mesi); deve essere ben differenziato dall'ipocalcemia postoperatoria da hungry bone syndrome (o sindrome dell'osso affamato), in cui alla rimozione della paratiroide ipersecernente consegue un naturale, brusco calo della calcemia.
- IPERPARATIROIDISMO PERSISTENTE = insuccesso dell'intervento, con persistenza dell'IPT; è dovuto alla mancata identificazione e asportazione di tutte le ghiandole patologiche iperfunzionanti; può essere notevolmente contenuto eseguendo accurate indagini di localizzazione preoperatoria, dosando intraoperatoriamente l'andamento del PTH e affidandosi a un chirurgo di sicura esperienza.
Consenso informato
Potete scaricare qui sotto una copia pdf del consenso informato della SIC (Società Italiana di Chirurgia) per l'intervento di paratiroidectomia in caso di IPT1 e IPT2, con elencate tutte le complicanze associate all'intervento. Chiediamo a tutti i pazienti di leggere e firmare una copia di tale consenso prima dell'intervento chirurgico.
ConsensoIPT1.pdf
Documento Adobe Acrobat [105.7 KB]
ConsensoIPT2.pdf
Documento Adobe Acrobat [92.6 KB]